NIPT
Er alt som det skal være med fosteret?
Ina Roll Spinnangr sendte en blodprøve til Belgia da hun ville ha svar.
Snart har det gått et år siden prøven ble postlagt. Spinnangr (33) sitter ved stuevinduet, med utsikt mot Oslo sentrum. På fanget pludrer lille Victor, frisk og blid.
Å få sitt første barn når man har blitt noen-og-tredve, er helt vanlig i dagens samfunn. Og selv om risikoen for kromosomavvik øker med mors alder, begynner ikke kurven å stige bratt før nærmere fylte 40.

Statistikken var altså på Spinnangrs side da graviditetstesten ble positiv. Det var all grunn til å tro at fosteret ville utvikle seg normalt.
Bioetisk annerledesland
Likevel var hun bekymret. Hun hadde personlig kjennskap til et svangerskap hvor en svært alvorlig kromosomfeil ble avdekket på et sent tidspunkt. Tanker om senabort, eller å måtte føde et ikke levedyktig barn, var skremmende. Men etter norsk lov er slik uro noe gravide skal tåle.
- Norge skiller seg fra land vi ellers sammenligner oss med når det gjelder fosterdiagnostikk. Hos oss er reguleringen strengere og den etiske debatten mer intens, sier Berge Solberg.
Han er professor i medisinsk etikk ved Norges teknisk-naturvitenskapelige universitet (NTNU), og har fulgt utviklingen innen feltet i en årrekke.
Hadde Spinnangr bodd i Danmark, ville hun som alle andre gravide fått tilbud om en screeningtest for Downs syndrom og andre kromosomforandringer. Her i landet er det en nedre grense på 38 år for slik fosterdiagnostikk.
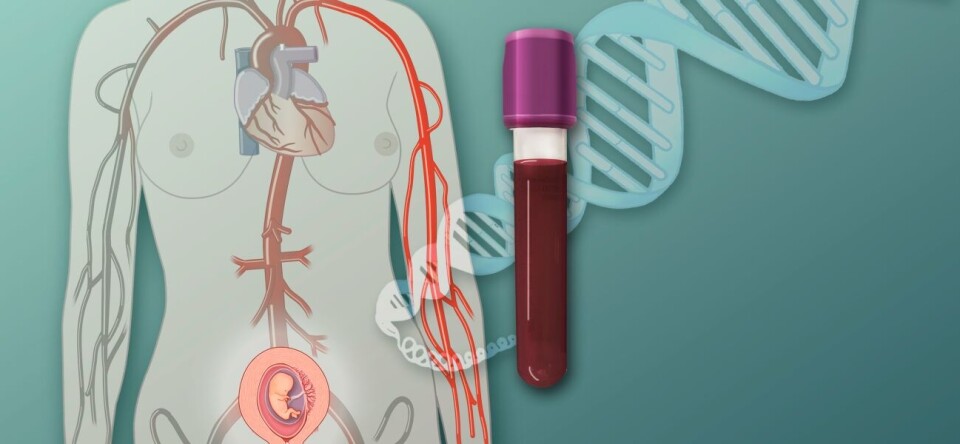
Spinnangr ønsket visshet, og hun var ikke innstilt på å vente til rutineultralyden rundt uke 18. Løsningen hun valgte var siste nytt innen fosterscreening: Ikke-invasiv prenatal test (NIPT) – en analyse av foster-DNA i den gravides blod. Testen kan påvise trisomirisiko svært tidlig i svangerskapet. Per i dag er det ikke åpnet for bruk av den i Norge.
Sjelefred på e-post
Men private aktører som tilbyr NIPT – i Sverige, Danmark og andre europeiske land – er bare et kjapt nettsøk unna. Og med priser fra 5 – 10 000 kroner er testen innen rekkevidde for mange norske lommebøker.
Spinnangr valgte et firma basert i Belgia. Prøverør og returemballasje kom i posten. Nå måtte hun bare få noen som var kvalifisert for jobben til å ta en blodprøve. Det bød ikke på nevneverdige problemer.
Analyseresultatet kom per e-post knappe to uker senere: «Normale resultater. Trisomi 21, 18 og 13 er høyst usannsynlig».
Laboratoriet oppga testens sensitivitet til å være 99 prosent for trisomi 21, henholdsvis 95 og 90 prosent for de to øvrige. Spesifisitet: Høyere enn 99 prosent for samtlige trisomier.
- Da slappet jeg av! Jeg kunne glede meg til å bli mamma, sier Spinnangr.
Hun er politisk aktiv i Venstre og en ivrig samfunnsdebattant. Nå ønsker hun at NIPT som et minimum bør tilbys gravide i risikogrupper som har krav på fosterdiagnostikk etter dagens bioteknologilov. Helst ser hun at testen blir tilgjengelig i Norge for alle gravide som ønsker den.
Bare et verktøy…
15. april i år leverte Kunnskapssenteret i Folkehelseinstituttet fra seg rapporten med det noe omfangsrike navnet «Ikke invasiv prenatal testing (NIPT) for påvisning av trisomi 21, 18 og 13. Fullstendig metodevurdering». Konklusjonen er klar: NIPT er en vesentlig bedre screeningtest enn kombinasjonen av ultralyd og biokjemiske markører som brukes i dag. Nå skal Helsedirektoratet vurdere om trisomiscreening med NIPT kan godkjennes etter bioteknologiloven og benyttes av norske sykehus.
Monica Lundberg er medlem av Bioingeniørfaglig institutts fagstyre, og har medisinsk genetikk som sitt felt. Hennes arbeidsplass, Universitetssykehuset Nord-Norge i Tromsø, søkte om tillatelse til å ta i bruk NIPT allerede i 2013.

Faste lesere av Bioingeniøren vil kjenne Lundberg som en engasjert stemme når det gjelder bioteknologi og etikk. Hun synes man bør skille mellom NIPT som verktøy, og hvordan samfunnet velger å regulere bruken av dette verktøyet.
- I utgangspunktet er NIPT bare en ny og bedre screeningmetode, sier Lundberg.
Fosterdiagnostikk med ulike teknikker har vært et tilbud til visse grupper av gravide i Norge i mer enn 30 år.
- Forutsatt at kriteriene for hvem som får slik diagnostikk er uendret, innebærer NIPT egentlig ikke noen endring av praksis, mener hun.
…eller ikke bare-bare?
Etikkprofessor Solberg er kommet til samme konklusjon. Så lenge 38-årsgrensen består, reiser NIPT strengt tatt ikke fundamentalt nye etiske spørsmål. Og det er innenfor rammene av dagens regelverk helsemyndighetene nå skal vurdere om NIPT kan tas i bruk.

Likevel skriver Solberg, som har forfattet etikk-kapittelet i Kunnskapssenterets rapport, at NIPT utfordrer oss til å tenke gjennom fosterdiagnostikkens mål og mening på nytt. Metoden innebærer på mange måter et paradigmeskifte og vil kunne prege norsk fosterdiagnostikk, også om den ikke blir tatt i bruk av helsetjenesten.
Hvorfor?
For og imot av samme grunn
Paradoksalt nok kan argumenter for NIPT – dens nøyaktighet, fraværet av invasive undersøkelsers abortrisiko og det faktum at det «bare er en blodprøve» – også bli anvendt i argumentasjon mot testen.
- I mye etikklitteratur er man opptatt av at fraværet av risiko kan bidra til såkalt rutinisering av testen, forklarer Solberg.
Kan helsevesenet komme til å slakke på kravene til informasjon og veiledning om en risikofri test? Kan gravide komme til å ta testen uten å ha tenkt grundig gjennom hvordan de vil forholde seg til et funn av kromosomavvik?
Det er også en frykt for at rutinisering kan skape en forventning hos gravide om at NIPT er noe de bør velge.
Ifølge fagbladet Danske bioanalytikere ser man i Danmark en utvikling hvor kvinner som ville takket nei til invasiv undersøkelse, sier ja til screening med NIPT.
Vanskelig å trekke grensen
Men trenger man å bekymre seg for rutinisering så lenge det bare er en mindre gruppe gravide som er aktuelle brukere av testen?
Saken er, slik Solberg ser det, at NIPT kan bli siste spiker i kista for 38-årsgrensen.
Faren for spontanabort ved invasiv testing kan brukes som argument for alderskriteriet. Hvis alle får tilgang til fosterscreening, kan antall utilsiktede svangerskapsavbrudd bli uakseptabelt høyt.
Mindre risikofylte metoder for kartlegging av trisomier utfordrer dette argumentet. Er NIPT så treffsikker at det ikke lenger holder? Kan man i Norge da forsvare at en 38-åring skal få ta blodprøven, men ikke en gravid på 35? Økningen i trisomirisiko er temmelig marginal i løpet av de tre årene. Grensedragning basert på alder blir enda vanskeligere hvis man ikke kan hevde at risiko for trisomier må veies opp mot risiko ved invasiv prøvetakning.
Derfor mener Solberg vi er ved et punkt hvor vi som samfunn må sette ord på hva vi vil med fosterdiagnostikken, og lage rammer basert på den nye medisinsk-tekniske virkeligheten.
Skjørt byggverk?
I Danmark tok man for 12 år siden et valg som på mange måter la rammene for innføring av nye metoder, som NIPT. Den gravides rett til å selv bestemme om hun vil sette et barn med bestemte kromosomavvik til verden, fikk prioritet foran andre hensyn.
Når alle gravide kan velge fosterscreening i første trimester, er døren uansett åpnet på vid vegg for selektiv abort. En ny screeningmetode blir mer et teknisk og økonomisk spørsmål enn et etisk. Det fødes allerede få barn med Downs syndrom i Danmark.
- I norsk debatt er «danske tilstander» noe man har advart mot, sier Solberg.
Norsk praksis kan ses på som et byggverk hvor man balanserer mellom ulike hensyn. På den ene siden står bioteknologilovens uttalte mål om et samfunn hvor det er plass til alle. I forbindelse med utformingen av loven ble det sagt eksplisitt at det ikke er et mål for norske myndigheter å finne alle fostre med utviklingsavvik. Å hindre fremvekst av et såkalt sorteringssamfunn er målet.
Samtidig står døra åpen for screening hvis man tilhører en definert risikogruppe. Kan man si det slik at i Norge er det lov å lete etter fostre med trisomier, så lenge man ikke leter så godt at man finner alt for mange?
«Bakvei» på nett
Bildet kompliseres ytterligere av at NIPT-analyse i utlandet er en relativt enkel «bakvei» til fosterdiagnostikk for nordmenn som kan og vil betale.
Nybakt småbarnsmamma Spinnangr opplever å få spørsmål om testen hun bestilte fra par som venter barn. Og bioingeniør Lundberg vet at norske sykehus har begynt å få pasienter som trenger genetisk veiledning og fostervannsprøve etter positivt NIPT-svar i utlandet.
- At noen kjøper helsetjenester i utlandet når de ikke kan få dem i Norge, er ikke nytt. Og det er mye som er lov i ett land, men ikke i et annet. Det er ikke i seg selv et argument for å endre norsk praksis, mener Solberg.
Men det spesielle med DNA-analyser som NIPT er at man ikke behøver å forflytte seg. Det holder å kjøpe test-kit på internett og sende prøven i posten.
- Hvis mange gjør dette og mottar resultater som uansett må følges opp av norsk helsevesen, kan det være et argument for å tilby testen ved norske sykehus. Da har man bedre kontroll, sier Solberg.
Dilemmaet Downs
I Helsedirektoratets befolkningsundersøkelse fra 2010 sa fire av ti nordmenn seg enige i at fosterdiagnostikk sender sårende signaler til bestemte folkegrupper. Ultralyd-debatten har særlig vært konsentrert rundt den vanligste trisomien – Downs syndrom.
- I motsetning til trisomi 13 og 18, er Downs syndrom forenlig med et både langt og godt liv, sier Solberg.
I Kunnskapssenterets rapport reiser han spørsmålet om NIPT kan sies å være spesielt krenkende for mennesker med Downs.
- I motsetning til ultralyd, er NIPT ingen visualiseringsteknologi. Man kan ikke se hjertefeil eller andre ting som kanskje kan være behandlingsmessig gunstig, påpeker Solberg.
Testen fremstår som spesielt rettet mot Downs og andre trisomier, med tanke på å gi et abortvalg.
På bakgrunn av debatten om fosterdiagnostikk kan man stille et kontroversielt spørsmål: Vil det være et tap for samfunnet om det ikke lenger blir født barn med kromosomavvik?
- Det er vanskelig og kanskje heller ikke så relevant å mene noe på samfunnets vegne om hvilket mangfold «vi» trenger. Det som er relevant er at mennesker med Downs og deres familier føler at de lever gode liv. Dette vet vi fra flere studier. Sånn sett er jo jakten på ny diagnostikk som NIPT et paradoks, sier Solberg.
Da ville det blitt vanskelig…
NIPT-forkjemper Spinnangr er opptatt av at denne fosterdiagnostikken kan gi de som ønsker det mulighet til å velge abort tidligst mulig i svangerskapet. Etisk sett er det den beste løsningen, mener hun.
Spinnangr minner om at det er bred oppslutning om selvbestemt abort til og med uke 12.
- Det innebærer også retten til å abortere et friskt foster uten noen spesiell grunn. Er det mer etisk akseptabelt enn å ville unngå å få barn med kromosomfeil? spør hun.
Selv var hun ikke i tvil om at hun ville velge abort hvis fosteret hun bar på ble diagnostisert med trisomi 13 eller 18.
Men hva med Downs syndrom? Hva ville hun da gjort?
- Det er et vanskelig spørsmål. Da måtte jeg og samboeren min tenkt oss nøye om.
Kilder: Ikke invasiv prenatal testing (NIPT) for påvisning av trisomi 21, 18 og 13, fullstendig metodevurdering (rapport fra Kunnskapssenteret, april 2016), dbio nr. 12, 2015 og Oslo universitetssykehus, Avdeling for medisinsk genetikk.