Aktuelt

Nyskapende blodprøveprosjekt i Østfold
Målet er at pasienter skal ta blodprøver av seg selv og analysere dem hjemme, mellom sykehusbesøkene.
Av GRETE HANSEN, journalist
- For å få til det må det utvikles helt nye løsninger, på flere plan, sier Vivi Haaheim, prosjektleder i innovasjonsavdelingen og leder for prosjektet «sikker prøvetaking og analyse utført av pasienten» ved Sykehuset Østfold (SØ).

Målet for prosjektet er bedre oppfølging av pasientene, forteller hun. Det er dessuten nært beslektet med sykehusets første innovasjonspartnerskap; «nyskapende pasientforløp» som skal finne gode digitale løsninger for oppfølging hjemme.
Initiativet kom fra laboratoriet
Det var Anne-Kathrine Palacios, avdelingssjef ved senter for laboratoriemedisin på SØ, som tok initiativet til «blodprøveprosjektet». Hun leste om «nyskapende pasientforløp» og fant ut at blodprøvene manglet. Pasientene kan selv taste inn blodtrykk og eventuelle blodprøvesvar på en iPad, men hvordan vet sykehuset at alt blir gjort korrekt? Hvem kontrollerer at pasienten taster riktig svar, at de er rene på hendene under blodprøvetakingen og at apparatene er riktig kalibrert?
- Jeg skjønte at laboratoriet måtte sette seg i førersetet og ta kontrollen. Jeg tok kontakt med innovasjonssjefen ved sykehuset, la fram bekymringen min og fikk tommel opp.

Deretter utformet en bioingeniør utkastet til prosjektbeskrivelsen - den ble sendt til Innovasjon Norge.
Resultatet var 7,5 millioner fra Innovasjon Norge til utvikling av et egnet apparat og IKT-løsning som sikrer direkte overføring fra apparatet til sykehusets laboratoriedatasystem. Palacios var prosjektleder inntil jobben ble for krevende i tillegg til avdelingssjefstillingen, og Haaheim overtok. Palacios har imidlertid fremdeles plass både i styringsgruppa og i prosjektgruppa. Der har også en av bioingeniørene fra avdelingen fått plass.
Aktuelt for flere pasientgrupper
Haaheim, som kom fra en stilling på Kreftavdelingen ved SØ da hun startet i innovasjonsavdelingen, bruker nettopp kreftpasienter som eksempel når hun skal forklare «nyskapende pasientforløp» fra sitt ståsted.
- Pasientene kommer til sykehuset for å få cellegift, men mellom hvert sykehusbesøk kan det ha skjedd ting som gjør dem for dårlige til å få behandling når de kommer til oss. Det kunne vi kanskje ha forhindret hvis vi visste om det tidligere, for eksempel ved at de tok blodprøver selv jevnlig.
Men kreftpasienter er bare en av mange mulige pasientgrupper. Haaheim nevner geriatri-, lunge-, gastro- og hjertepasienter.
- Er det snakk om en kapillær bloddråpe som skal overføres til et enkelt apparat, som ved selvtesting av blodsukker?
- Det kan det være, men ikke nødvendigvis. Vi har presentert behovene våre for potensielle leverandører. Nå er det opp til dem å møte disse. Kanskje de finner på noe helt nytt? Vi har søkt og lett, både hjemme og ute i verden, men har ikke funnet noe tilsvarende prosjekt.
Mer selvstendige pasienter
Palacios forteller at prosjektgruppa har gjort flere intervjuer med både pasienter, sykepleiere, leger og bioingeniører. Innspillene de fikk var nyttige, og de ble brukt i kravbeskrivelsen. Pasientene la spesielt vekt på brukervennlighet.
Haaheim poengterer at ikke alle pasienter i de aktuelle pasientgruppene skal ta prøver og analysere selv. De som er ansvarlig for behandlingen må avgjøre hvem som er egnet. Dessuten skal dette være frivillig. Det er ikke alle som ønsker å ta blodprøver av seg selv.
- Men mange av disse pasientene er veldig syke og de ønsker å ta egne valg. Noen har begrenset tid igjen å leve og ønsker å bruke mindre tid med oss på sykehuset.
- Kan løsningen like godt være å la hjemmetjenesten ta prøvene og sende dem til sykehuslaboratoriet?
- For noen kan det være den beste løsningen, men det trenger ikke være enten eller. Vi mener uansett at det har et stort potensial å gi pasienter en mulighet og et verktøy til mer selvstendighet, på like linje med pasientene i diabetesomsorgen. Det gir dem større innsikt og ansvar, mener Haaheim.
Hun trekker også fram de demografiske endringene med flere eldre og færre helsearbeidere.
- Vi ønsker å finne løsninger som kan avlaste både primær- og spesialisthelsetjenesten, sier hun.
Mange aktuelle analyser
For å finne ut hvilke analyser som er mest relevant for oppfølging hjemme, sendte laboratoriet ut et kartleggingsskjema til klinikken. Resultatet ble ulike lister for forskjellige sykdommer, men øverst troner uansett difftelling, etterfulgt av Hb og kreatinin (se figur).
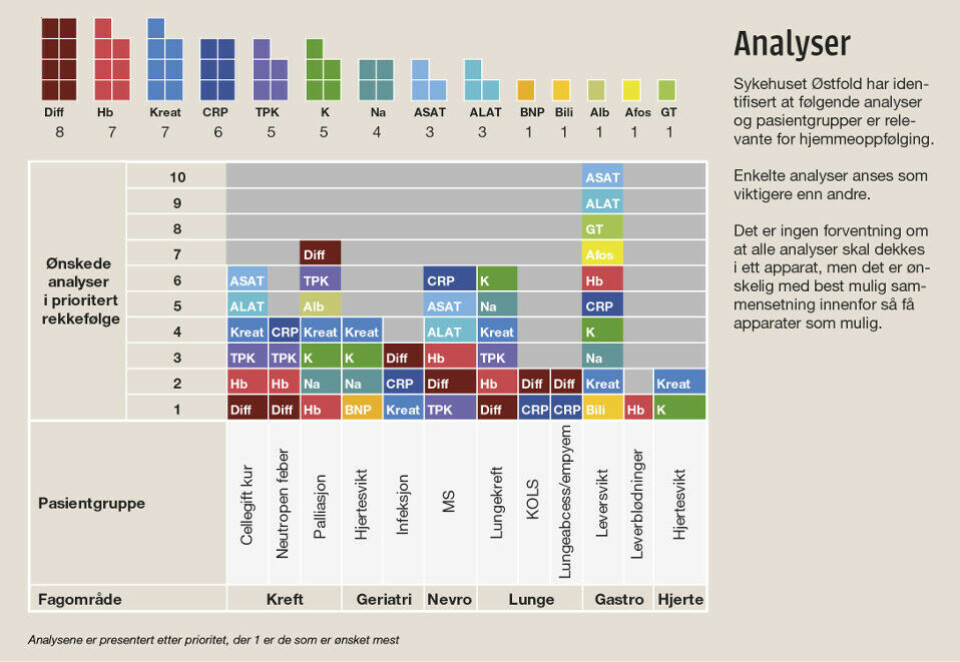
- Det ble alt for mange analyser, men vi sendte likevel listen til leverandørene, så får vi se hva de får til, sier Palacios.
- Vi forventer ikke at alle analysene skal dekkes av ett apparat, men vi ønsker best mulig sammensetning innenfor så få apparater som mulig, legger Haaheim til.
Laben skal være tungt inne i bildet
Prosjektet, som består av fem faser (se ramme), er akkurat nå inne i den tredje; konkurransen. Åtte leverandører har fått invitasjon til å delta. Haaheim forteller at disse åtte til sammen omfatter 20 selskaper. Flere har slått seg sammen for å dekke både lab, IKT og brukervennlighet. Noen av dem er store aktører som er godt kjent blant bioingeniører.
- Tanken er å gå i partnerskap med i hvert fall én av leverandørene, kanskje to, og i 2022 skal produktet være klart for bruk, forteller hun.
Men det er snubletråder på veien, og Palacios er blant annet bekymret for IKT-broen. Den skal sørge for at analysesvarene sendes via pasientens nett og rett inn i labdatasystemet.
- Men hvis vi lykkes og pasientene kan ta i bruk apparatet, skal laboratoriet være tungt inne i bildet. Det bør være bioingeniører som lærer opp pasientene i blodprøvetaking. Vi skal dessuten kunne overvåke pasientenes apparater fra laboratoriet, for eksempel sjekke at batteriene er ok og at kontrollen går inn. Det skal lyse rødt hos oss hvis noe er galt, avslutter Anne-Kathrine Palacios.
























