Alle sykehus hvor malariapasienter kan dukke opp, bør derfor ha hurtigtester tilgjengelig. Størst er behovet ved sykehus som mangler mikroskopiekspertise, men hurtigtester vil være et nyttig supplement til mikroskopi også der slik ekspertise finnes. Det er en rekke tester på markedet, men bare noen få blir markedsført i Norge, og det er viktig å være klar over hva som påvises med de ulike testene, samt hvilke fordeler og begrensninger de har.
Malaria er en av verdens viktigste infeksjonssykdommer. Hvor mange nordmenn som rammes hvert år, vet vi ikke nøyaktig.
Det vi vet er at antall tilfeller som ble meldt til Meldingssystem for smittsomme sykdommer (MSIS) ved Folkehelseinstituttet mellom 2002 og 2012, varierte mellom 28 og 61, de fleste år var antallet mellom 30 og 40. I 2013 økte antall meldte tilfeller til 87. (http://www.fhi.no/artikler/?id=82817).
Hovedårsaken til økningen er nok at MSIS var mer aktiv i oppsporing av malariatilfellene i 2013 enn i tidligere år. Men fortsatt kan det være noen sykehus som ikke oppfyller meldeplikten. I 2013 ble malaria diagnostisert i 18 av landets 19 fylker (1). Leger og bioingeniører i hele landet bør derfor ha kunnskaper om malariadiagnostikk. Antakelig er det også noen nordmenn som får malariadiagnosen mens de er i malariaområder.
Årsaker til malaria
Malaria skyldes infeksjon med protozoer som benevnes plasmodier. Fem ulike plasmodier kan gi sykdommen malaria:
- Plasmodium falciparum dominerer i Afrika, men finnes også i områder av Asia, Oceania, Sør- og Mellom-Amerika. Infeksjon med P. falciparum er årsaken til de aller fleste dødsfall av malaria, og de fleste malariatilfeller vi ser i Norge, skyldes P. falciparum.
- Plasmodium vivax er den vanligste årsaken til malaria utenfor Afrika, men finnes også i områder av Afrika. P. vivax kan en sjelden gang føre til alvorlig sykdom og død. Noen få tilfeller av P. vivax-infeksjon diagnostiseres i Norge hvert år.
- Plasmodium ovale er nokså vanlig i Vest-Afrika og har lav forekomst i en del land i Asia. P. ovale gir ikke alvorlig sykdom, og er en sjelden årsak til malaria i Norge.
- Plasmodium malariae forekommer i områder både i Afrika, Asia, Sør-Amerika og Oceania. P. malariae gir ikke alvorlig sykdom, men kan gi symptomer meget lang tid etter smitte. Parasitten er sjelden årsak til importmalaria i Norge.
- Plasmodium knowlesi forekommer bare i et avgrenset område i Sørøst-Asia. Ingen pasient med P. knowlesi er blitt diagnostisert i Norge. Det er viktig å være klar over at infeksjon med P. knowlesi kan ha et raskt og fatalt sykdomsforløp.
Diagnostikk av malaria
Det er viktig at alle pasienter med malaria får stilt diagnosen kort tid etter at sykdomssymptomene har debutert. Rask diagnostikk er særlig viktig dersom pasienten har infeksjon med P. falciparum eller P. knowlesi, som kan ha et dramatisk og dødelig forløp dersom pasienten ikke raskt får korrekt behandling (2).
Før behandling kan gis, må diagnosen stilles. Det må avgjøres om pasienten har malaria, og helst også hvilken plasmodiumart pasienten er infisert med: P. falciparum, P. vivax, P. ovale, P. malariae eller P. knowlesi (2).
Sykehistorien vil oftest gi mistanke om malaria, og opplysninger om hvor vidt og når pasienten har vært i malariaendemiske områder er derfor av stor viktighet. Viktig er det også å få opplysninger om pasienten har brukt medikamentell profylakse, da det er meget sjelden at noen som har brukt adekvat medikamentell profylakse, får malaria. Sykdomsbildet pasienten frambyr, kan være mangslungent, men feber er alltid et hovedsymptom. Men mange pasienter, særlig falciparumpasienter, har ikke typiske feberkurver. Vanlige laboratorieprøver gir oftest lite diagnostisk, men et lavt antall trombocytter og en hemoglobinverdi under det normale vil kunne støtte malariamistanken (3).
For å stille pålitelig diagnose, må malariaparasitter eller parasittantigen påvises i blod. Malariaparasitter (plasmodier) påvises ved mikroskopi, og mikroskopisk undersøkelse av tykk og tynn dråpe har vært - og er fortsatt - hjørnesteinen i diagnostikken (4). Ved mikroskopisk undersøkelse kan man avgjøre om pasienten har malaria, hvilken art pasienten er infisert med, og i stor grad også hvor alvorlig infeksjonen er. Ulempene knyttet til å basere malariadiagnostikken på mikroskopi, er at mikroskopisk diagnostikk krever erfaring, noe relativt få leger og bioingeniører rundt om i landet har. I alle fall er det knapt noe sykehus som har slik ekspertise på plass døgnet rundt. I malariaendemiske områder er det også en ulempe at mikroskop er kostbart, at elektrisitet er nødvendig, og at undersøkelsen tar tid (5).
For å overkomme disse problemene, ble hurtigtester som påviser antigen fra plasmodiene i blod, introdusert for om lag 20 år siden. Testene, som siden har gjennomgått mange forbedringer, kan i flere (men ikke alle) sammenhenger erstatte mikroskopi i diagnostikken av malaria (6,7).
Hva påvises i hurtigtester?
Alle testene er basert på påvisning av plasmodiumantigener i blodet hos pasienter med malaria. Antigener kan påvises i blodet mens pasienten har malaria, og en tid etterpå.
De mest vanlige antigener som kan påvises ved hurtigtester er:
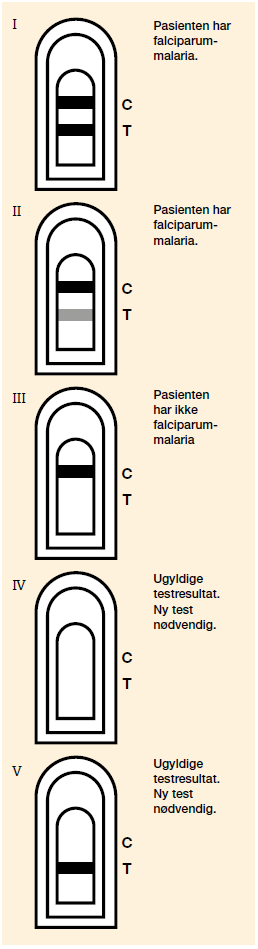
- Histidin-rikt protein-2 (HRP2), et antigen som bare finnes i P. falciparum og således bare er i blod hos pasienter infisert med denne plasmodien (8,9). Figur 1 viser testeresultat med HRP2-test hos en pasient med falciparum-malaria.
- Plasmodium laktat-dehydrogenase (pLDH), finnes hos både P. falciparum, P. vivax, P. ovale og P. malariae (9,10). Tester som påviser pLDH i sirkulasjonen kan være tester som påviser et antigen som er felles for alle arter (panpLDH). En positiv panpLDH-test viser at pasienten har malaria, men sier ingen ting om hvilken plasmodiumart pasienten er infisert med. I tillegg finnes artsspesifikke pLDH-tester for P. falciparum (pfpLDH) og for P. vivax (pvpLDH). Det finnes også pLDH-tester som slår positivt ut ved infeksjon med P. vivax, P. ovale og P. malaria, men ikke P. falciparum (pvompLDH) (10,11).
Spesifikke tester for P. ovale, P. malariae finnes ikke, mens pLDH-tester som er på markedet gir varierende resultater ved infeksjon med P. knowlesi (12,13).
- Aldolase. I tillegg til tester som påviser HRP2 og pLDH, finnes også tester som påviser aldolaseantigen som finnes i alle aktuelle plasmodier (9).
- Kombinasjonstester. Tester som påviser både HRP2 og pLDH kan kombineres i en og samme test, og slike kombinasjonstester har etter hvert fått stor utbredelse.
Hvilke fordeler har hurtigtester?
Testene krever ikke noe laboratorieutstyr, man får raskt svar på prøven, og testene kan utføres av personer uten særlig trening. Men det er viktig at man følger bruksanvisningene nøye. Undersøkelser har vist at feil i utføring og feiltolkninger lett oppstår når testene utføres av personer uten laboratorieerfaring (14).
Hvilke ulemper har hurtigtester?
Testene er kvalitative. Man får således ikke svar på om det er få eller mange plasmodier i blodet. Ved svært lav parasittemi kan man få negative resultater. Ved falciparuminfeksjoner vil man stort sett ha så mange plasmodier i blodet at man alltid får positive utslag, men ved infeksjoner med en av de andre artene kan parasittemien være så lav at testen kommer negativ ut. Dette er ikke noe vesentlig problem.
Erfaringer med hurtigtester når det gjelder diagnostikk av infeksjoner med P. ovale og P. malariae er begrenset, og ofte har pasientene lave mengder plasmodier i blodet. Når det gjelder diagnostikk av P. knowlesi er en pålitelig hurtigtest blitt etterlyst fordi infeksjon med denne parasitten kan ha et fatalt forløp (13).
Hvilke tester finnes på markedet internasjonalt?
På markedet finnes det i dag over 200 tester fordelt på minst 37 produsenter. I 2012 ble det solgt tester for 205 millioner amerikanske dollar. Testene som finnes kan grupperes på følgende måte:
- Tester som påviser at pasienten har malaria, uten å si noe om hvilken art (panpLDH og aldolase).
- Spesifikke tester som bare påviser P. falciparum (HRP2 og pfpLDH).
- Tester som påviser malaria som ikke skyldes P. falciparum (pvompLDH).
- Spesifikke tester som bare påviser P. vivax (pvpLDH).
- Tester som påviser og skiller mellom P. falciparum og andre arter. Dette er kombinasjonstester som påviser HRP2 og panpLDH eller pvompLDH.
128 av testene har i fire runder gjennomgått grundige kvalitetsundersøkelser i regi av WHO og partnere (6). Man har undersøkt sensitivitet og spesifisitet av de ulike testene når det gjelder diagnostikk av P. falciparum og P. vivax, og i rapporten presenteres resultater for de ulike testene i omfattende tabeller og figurer (6).
Hvilke hurtigtester blir markedsført i Norge?
For tiden blir tre tester lagerført og markedsført av forhandlere* i Norge, men flere tester kan om ønskelig skaffes fra produsentene. De lagerførte testene er alle kombinasjonstester som inneholder monoklonale antistoffer mot HRP2 og panpLDH. Testene skiller derfor mellom infeksjon med P. falciparum og infeksjon med P. vivax, P. ovale og P. malariae. Tilgjengelige data tyder på at alle testene er upålitelige når det gjelder diagnostikk av P. knowlesi, men antakelig fungerer testene bra når parasittmengden er høy. De tre testene er:
- CareStart™ Malaria HRP2/pLDH Rapydtest. Produsent: APACOR
I WHOs produkttesting kom testen godt ut (6), og ”Hospital of Tropical Diseases” i London har valgt å bruke denne testen. Vi har beskjedne erfaringer med testen. Nærmere opplysninger om testen finnes på http://www.apacor.com/products/rapydtest/carestart-malaria-pan/.
- Binax NOW Malaria. Produsent: BINAX. Ved infeksjonsmedisinsk avdeling, OUS, Ullevål, har vi brukt testen i lengre tid og har blandede erfaringer. Testen kom heller ikke spesielt godt ut i WHO-evalueringen (6). CDC har gitt denne testen godkjenning i USA. Nærmere informasjon finnes på www.alere.com/us/en/product-details/binaxnow-malaria.html.
- SD BIOLINE Malaria Ag P.f/Pan. Produsent: SD, Inc. I WHO-testingen kom den ut om lag som CareStart™ Rapydtesten (6). Vi har ingen egne erfaringer med denne testen. Det finnes mer informasjon om den på: www.webshop.no.alere.com/sd-malaria-ag-p-fpan_1.aspx.
(*Montebello Diagnostics AS og Alere AS er forhandlere av hurtigtester i Norge.)
Bruk av hurtigtester ved norske sykehus?
Hurtigtester skal brukes til å avgjøre om en pasient har malaria og om mulig også til å avgjøre hvilken plasmodiumart pasienten er infisert med. Som anført er det et stort antall tester på det internasjonale markedet. I praksis vil alle sykehus greie seg godt ved å ha en av de tre kombinasjonstestene som markedsføres i Norge tilgjengelig. Hvilken av de tre man skal velge, må i stor grad avgjøres ut fra pris, pakningsstørrelser og andre faktorer. Ved de fleste sykehus skjer det sjelden at malariasuspekte pasienter dukker opp, og her vil det være mest rasjonelt å ha pakninger med få tester. Ved sykehus hvor man ofte møter malariapasienter, er det mer aktuelt med pakninger med større antall tester.
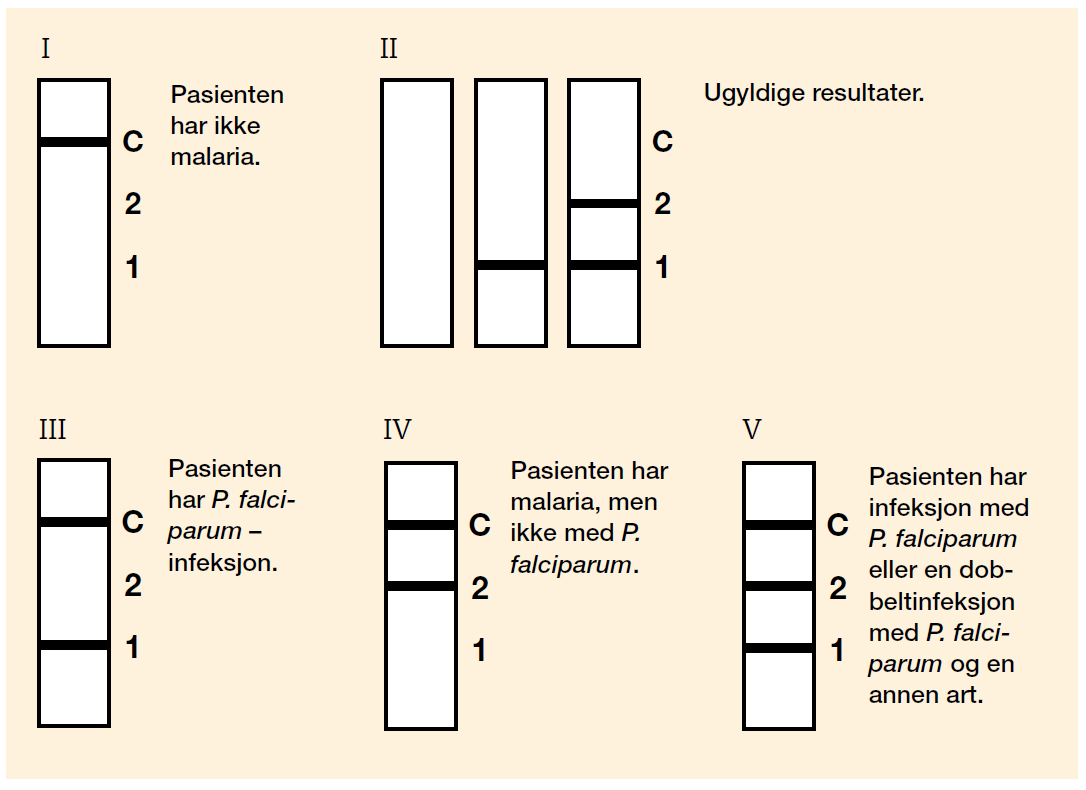
Malaria er en sjelden diagnose ved de fleste norske sykehus, og bioingeniører og leger vil ofte ha utilstrekkelig trening i å stille malariadiagnosen og bestemme plasmodiumarten ved mikroskopi av tykk og tynn dråpe. Det er ved disse sykehusene behovet for hurtigtester vil være størst. Her vil man først og fremst ha behov for å få svar på spørsmålet: Har pasienten malaria? Har pasienten infeksjon med P. falciparum-plasmodiene? En kombinasjonstest vil gi svar på begge spørsmålene. Figur 2 viser ulike resultater man kan få når man bruker en slik kombinasjonstest. Om mulig bør resultatet av hurtigtesting bekreftes ved mikroskopisk undersøkelse. Det vil som oftest kunne gi ytterligere diagnostisk avklaring.
På sykehus hvor man ser malariapasienter relativt ofte, som på infeksjonsmedisinsk avdeling, Oslo universitetssykehus, vil mikroskopi være hovedmetoden i malaria-diagnostikken. På dagtid vil man her som regel stille både malaria- og artsdiagnosen ved mikroskopi av tykk og tynn dråpe. En sjelden gang kan det være vanskelig å avgjøre sikkert hvilken art det dreier seg om, og da vil en hurtigtest kunne være et nyttig supplement til mikroskopi.
Situasjonen er noe annerledes på nattetid, da erfarne mikroskopører gjerne ikke er på sykehuset. Da er det absolutt viktigst å få avklart raskt om pasienten har falciparuminfeksjon. Til dette kan man bruke en kombinert test som beskrevet ovenfor. Er HRP2-testen positiv, blir kompetent lege tilkalt for mikroskopi, pasientvurdering og behandling. Er bare panpLDH-testen positiv, kan vi vanligvis regne med at pasienten ikke har livstruende malaria, og det kan overlates til tilstedeværende lege å avgjøre om pålitelig mikroskopi og behandling kan vente til neste morgen. Dog må man huske at malaria fra Sørøst-Asia kan skyldes P. knowlesi som ikke vil slå ut i HRP2-testen og ofte heller ikke i panpLDH-testen, men som kan ha et like alvorlig forløp som ved falciparummalaria.
Oppsummering
Diagnostikk av malaria gjøres enten ved mikroskopisk undersøkelse av tykk og tynn dråpe, eller ved bruk av hurtigtester som påviser plasmodium-antigen i blod. Hurtigtestene er under stadig forbedring og et stort antall tester finnes på verdensmarkedet, men bare tre markedsføres i Norge.
Her i landet bør man ha hurtigtester på alle sykehus hvor malariapasienter kan dukke opp, og behovet er absolutt størst på sykehus hvor man mangler leger og bioingeniører med erfaring i mikroskopisk malariadiagnostikk. For laboratoriepersonell er hurtigtestene enkle å utføre om man følger bruksanvisningen nøye. Kombinasjonstester som blir markedsført i Norge kan diagnostisere infeksjon med P. falciparum, og kan skille mellom malaria som skyldes P. falciparum og infeksjon med P. vivax, P. ovale og P. malariae. Men testene er kvalitative og gir oss ikke svar på mengden av parasitter i blodet, hvilket er en ulempe.
Les også: Malaria - veileder for helsepersonell (ekstern lenke)