FAG i praksis
Redusert svartid med enkle grep
Med enkle grep og fem arbeidsdager til rådighet, klarte bioingeniører ved seksjon for medisinsk biokjemi på Drammen sykehus å redusere svartiden på en rekke analyser med nesten 40 prosent.
Av LILLIAN ARNESEN og GURI GROTNES, fagbioingeniører ved Avdeling for laboratoriemedisin, Seksjon for medisinsk biokjemi, Drammen sykehus, Vestre Viken HF
Redusert svartid med enkle grep.pdf(226 KB)
Våren 2017 gjennomførte Medisinsk biokjemi ved Drammen sykehus et forbedringsprosjekt i samarbeid med en av våre leverandører. Leverandøren tok i utgangspunktet kontakt med oss fordi de skulle utdanne egne ansatte til å bli veiledere i Rapid Improvement Event (RIE) (1).
RIE er en type Lean-metodikk (2) hvor man identifiserer problemer, kommer med løsninger og tester ut effekt av endring, alt innenfor et kort tidsrom. Målet med prosjektet vårt var å redusere svartiden på klinisk kjemiske analyser for inneliggende pasienter på morgenrunden uten å forringe kvaliteten. De fleste analysesvarene var ferdig før kl. 11, men enkelte rekvirenter ønsket tidligere svar.
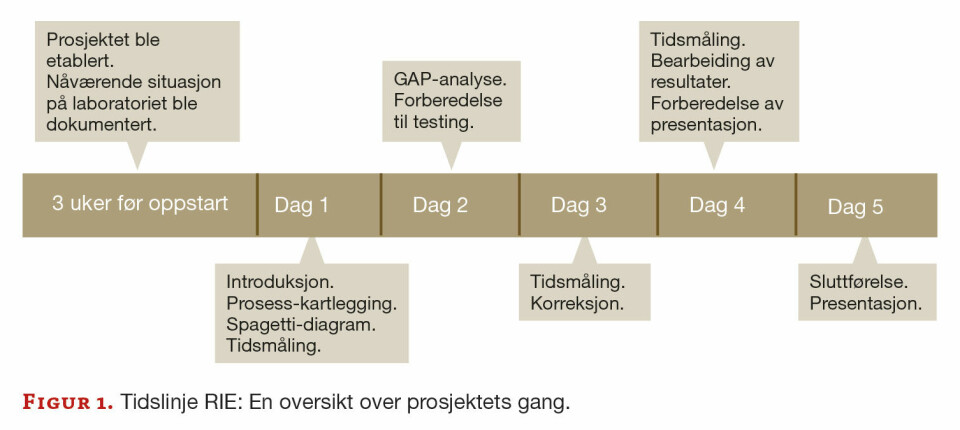
Det ble valgt ut fire bioingeniører fra ulike faggrupper, og leverandøren stilte med tre veiledere for å jobbe med prosjektet i fem dager (figur 1).
Hva gjorde vi?
Dag 1:
Prosjektet startet mandag morgen med et introduksjonsmøte hvor prosjektets gang ble presentert. Første oppgave var å identifisere alle trinn i prosessen fra det forelå en rekvisisjon til et analysesvar lå i pasientens journal (prosesskartlegging). Vi identifiserte atten trinn hvor kun tre hadde betydning for pasienten (figur 2).

Eksempel på trinn i prosessen er: Skrive ut prøvetakingsliste, fylle på prøvetakingstralle, gå til avdeling, ta blodprøve, plassere prøve på tralle etc. De tre trinnene som hadde betydning for pasienten var:
- Skrive ut prøvetakingsliste
- Ta blodprøve
- Godkjenne svar
Etter dette tok vi med oss stoppeklokke og målte antall minutter og sekunder vi brukte på hvert trinn vi hadde identifisert. Kunne noen trinn forenkles eller fjernes?
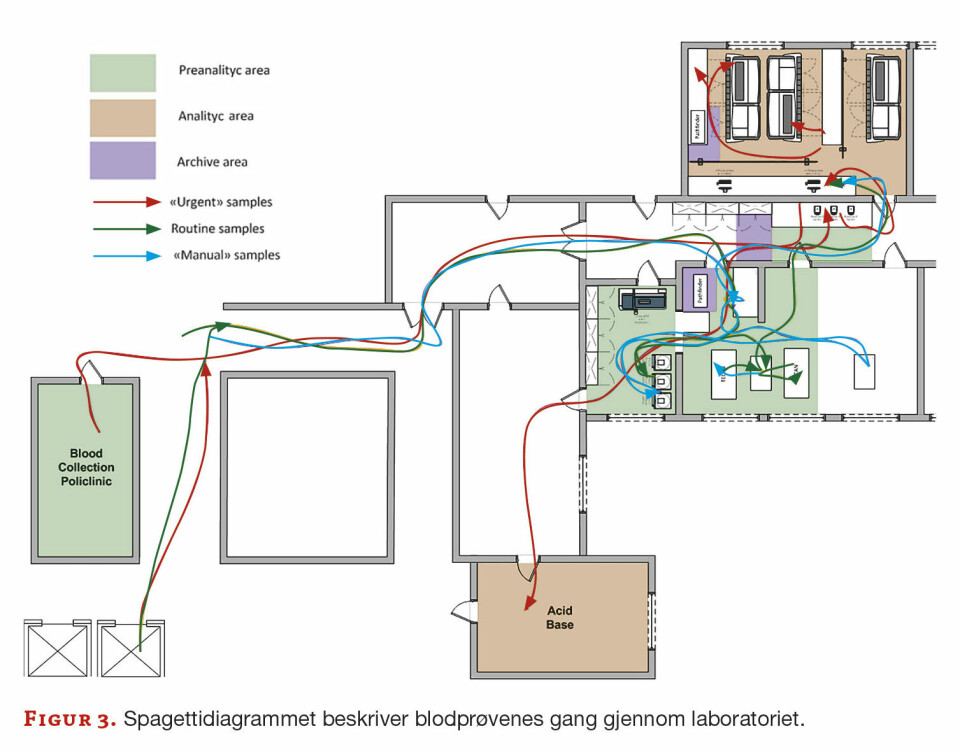
Neste oppgave var å tegne opp laboratoriet og lage et spagettidiagram som viste flyten til de ulike prøvene (ø-hjelp, rutine og manuelle) gjennom laboratoriet (figur 3). Dette gjorde det lettere å se om det var noe som kunne endres. Fantes det flaskehalser hvor ting stoppet opp eller var det andre rutiner som burde endres?
Dag 2:
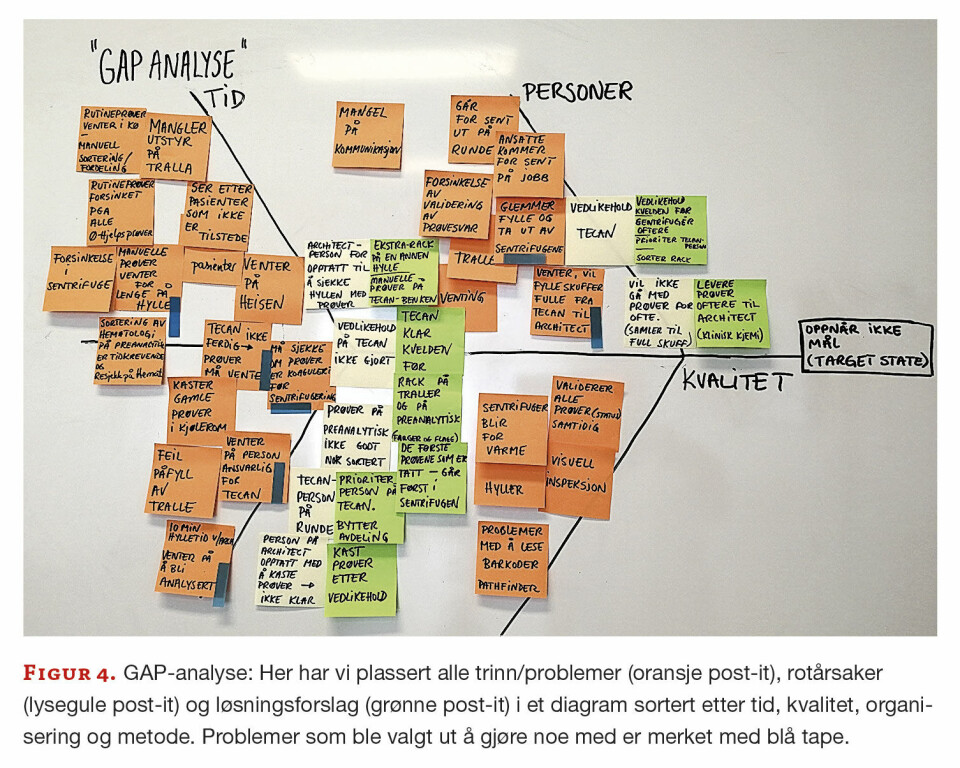
Tirsdag morgen startet vi opp med en GAP-analyse (fra engelsk gap analysis). En GAP-analyse er en teknikk for å sammenlikne den faktiske nåsituasjonen i en virksomhet og den ønskede fremtidige situasjonen, identifisere forskjellen mellom dem og lage en plan for å fylle gapet. Det kan også kalles en behovsanalyse. Vi skulle identifisere problemer som gjorde at analysesvarene ble forsinket og finne de grunnleggende årsakene. Alle trinn og problemer vi hadde funnet ble sortert i et diagram som var inndelt i tid, kvalitet, organisering og metode, også kalt «fiskebensdiagram» (figur 4). Vi fokuserte på syv problemer som vi fant ut ikke krevde for mye ressurser eller kostnader å endre (merket med blått i figuren).
De syv identifiserte problemene fra GAP-analysen:
- Ansvarlig person for prøvefordelingsinstrumentet var ikke tilbake fra prøverunde når blodprøvene ankom laboratoriet
- Vedlikehold ikke utført på prøvefordelingsinstrument før prøvene ankom laboratoriet
- Visuell inspeksjon av serumrør for å sjekke om prøven er koagulert
- Forsinket sentrifugering
- Oppsamling av prøver i større batcher før levering til klinisk kjemi
- Personen på klinisk kjemi var ikke alltid klar til å analysere prøvene
- Stativ med manuelt fordelte prøver til klinisk kjemi ble ofte glemt
Gruppen prøvde å identifisere de grunnleggende årsakene til problemene og kom med forslag til løsninger. Tirsdag ettermiddag gjorde vi forberedelser slik at vi kunne teste ut endringene våre dagen etter. Personalet som ble berørt ble informert om hvilke endringer vi skulle teste ut. For eksempel flyttet vi vedlikehold på prøvefordelingsinstrumentet fra morgen til kveld. I tillegg ville vi sortere serumrør etter prøvetakingstidspunkt på trallene istedenfor på prøvefordelingen, med sortering for hver halvtime.
Dag 3:
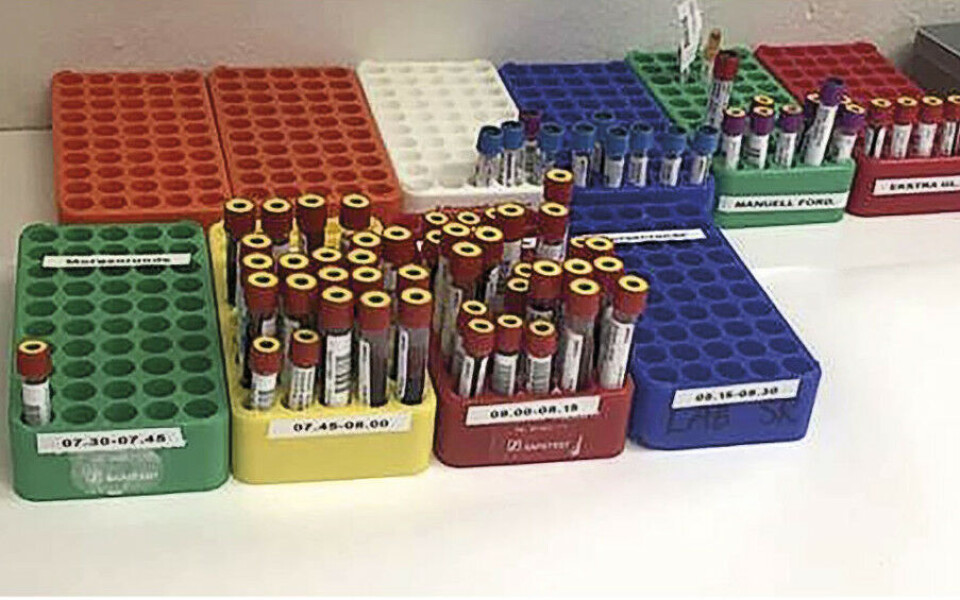
Onsdag morgen utførte vi en ny tidsmåling. Ble det noen effekt av løsningsforslagene våre? Vi så at svartiden gikk ned, men at vi kunne gjøre ytterligere forbedringer. Det ble fortsatt observert visuell inspeksjon av serumrør. Derfor bestemte vi oss for at vi måtte sortere serumrørene i enda mindre batcher, hvert kvarter istedenfor hver halvtime. Vi laget flagg med fargekoder til stativ på prøvetakingstrallene. I prøvefordelingen ble det satt opp tilsvarende fargekodede stativer for prøver tatt mellom 07.30-07.45, 07.45-08.00, 08.00-08.15 osv. (figur 5). Da var det ikke behov for visuell inspeksjon og man kunne sentrifugere fortløpende istedenfor å vente på fulle sentrifuger.

Dag 4:
Vi startet dagen med en ny runde med tidsmåling per trinn. IT-ansvarlig på laboratoriet tok ut statistikk over svartider for oss, og vi kunne sluttføre prosjektet, og forberede presentasjonen.
Dag 5:
Hele prosjektet ble presentert for laboratoriemedisinsk avdeling med representanter både fra ledelsen og ansatte fra avdelingen tilstede.
Resultatene våre er oppsummert i figur 6 og 7. Prosjektet har ført til vesentlige endringer i våre daglige rutiner.
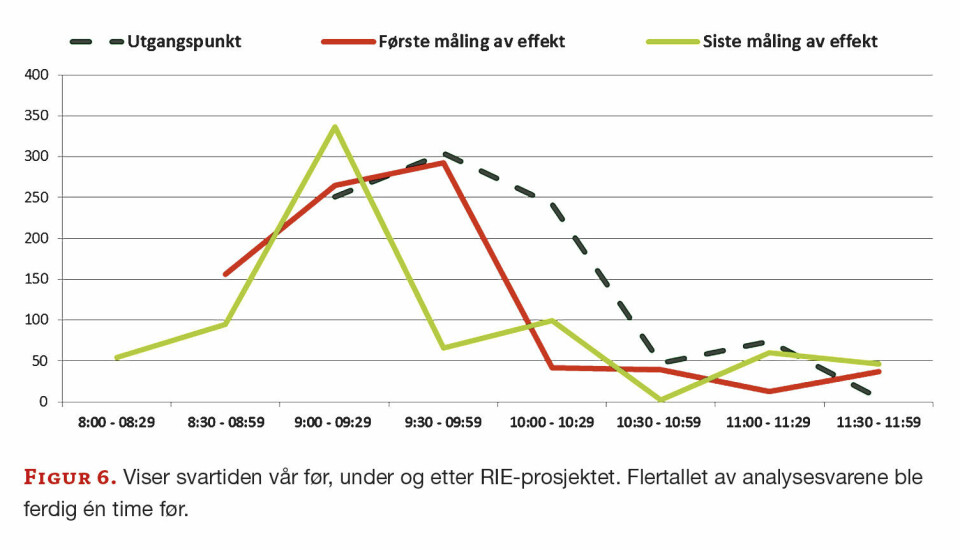
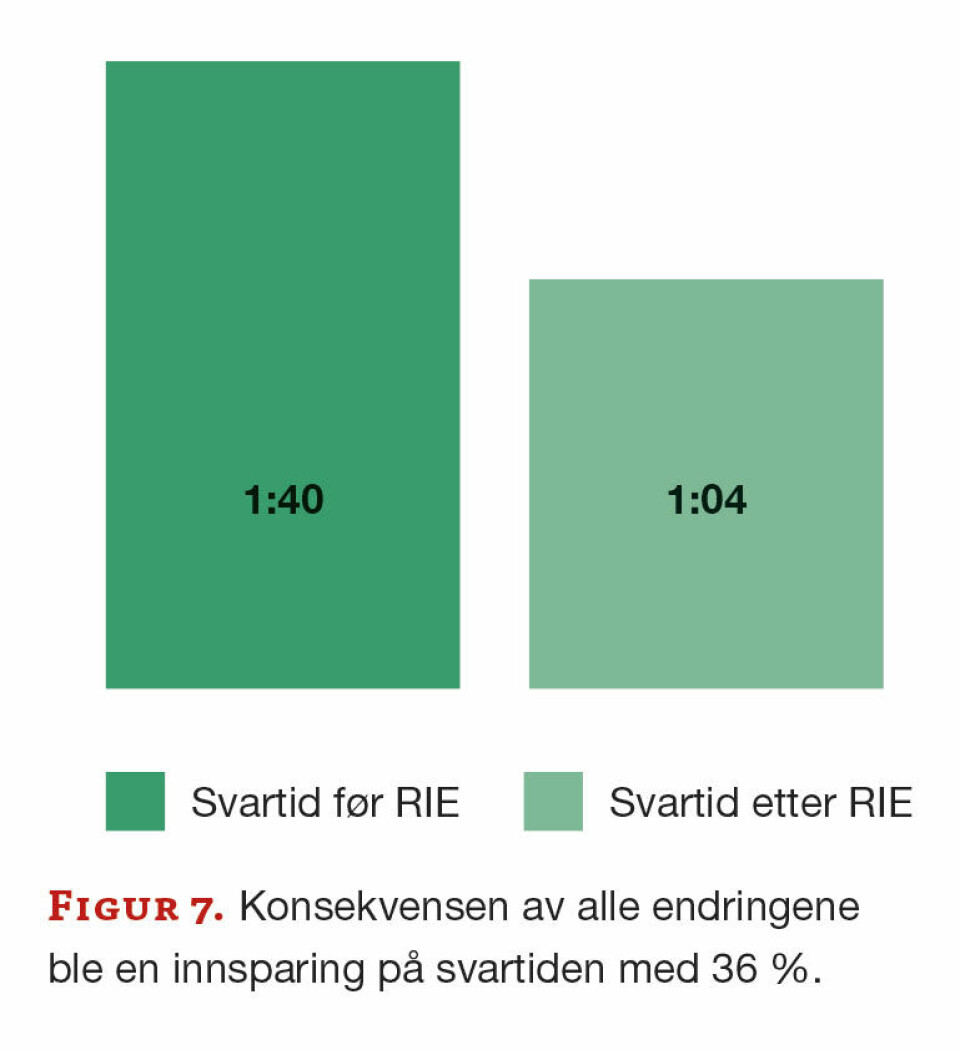
Endringer i daglige rutiner
- Personen som er ansvarlig for prøvefordelingsinstrumentet tar prøver på avdelingen med færrest pasienter. Det medfører at vedkommende er tidlig inne på prøvefordelingen.
- Vedlikehold på prøvefordelingsinstrumentet blir utført om morgenen før prøvene ankommer.
- Ved å sortere serumrør på trallene under prøvetaking, slipper man visuell inspeksjon før sentrifugering.
- At prøvene er sortert hvert kvarter medfører hyppigere sentrifugering.
- Vi leverer prøver til klinisk kjemi oftere, uten å vente på fulle rack. «Mindre batcher er mer effektivt enn store batcher». Dette gir bedre flyt og utnyttelse av kapasiteten på instrumentene.
- Daglige rutiner på klinisk kjemi ble endret slik at personell er klar til å ta imot prøver.
- Stativ med manuelt fordelte prøver til klinisk kjemi ble flyttet slik at det tas med samtidig som prøver fra prøvefordelingsinstrumentet.
- Prøver til hematologi leveres rett til hematologisk faggruppe, for å hindre kødannelse i prøvefordelingen.
Erfaringer
Målet med prosjektet om redusert svartid ble nådd, og våre rekvirenter er fornøyde. Prosjektet var krevende å få til i en travel hverdag, men det ga oss mye. Vi har fått et verktøy til å bruke videre i andre prosjekter. Blant annet har vi redusert svartiden på våre koagulasjonsanalyser. God informasjon og kommunikasjon til medarbeidere er viktig i slike prosesser. Vi fortsetter å ha fokus på små batcher, tar jevnlig ut statistikk og jobber kontinuerlig med forbedring og informasjon ut i seksjonen. Når nye instrumenter skal implementeres, eller nytt sykehus bygges, skal vi ha denne metodikken med oss.
























