Av BJØRG HALDORSEN, ARNFINN SUNDSFJORD og ØRJAN SAMUELSEN
Karbapenemer er “siste skanse”-antibiotika i behandling av alvorlige infeksjoner forårsaket av multiresistente Gram-negative bakterier. På grunn av mangel på effektive antibiotika er infeksjoner forårsaket av karbapenemresistente Gram-negative bakterier assosiert med høyere dødelighet og sykelighet. Karbapenemaser er β-laktamaser som inaktiverer karbapenemer og andre β-laktamantibiotika. Overførbare karbapenemaser, ofte koblet til multiresistente kloner (bestemte sekvenstyper, ST), er den viktigste mekanismen bak den globale fremveksten av karbapenemresistens hos Gram-negative bakterier. I Norge og Norden har forekomsten av karbapenemaseproduserende Enterobacterales (CPE) vært lav.
Alle har bidradd til studien
Studien inkluderer alle bekreftede funn av CPE i Norge i perioden 2015-21. Alle norske mikrobiologiske laboratorier har bidradd med isolater og data til studien. Laboratoriene, både offentlige og private, sender påviste og mistenkte CPE-tilfeller til K-res, som er referanselaboratoriet for CPE. Bekreftede funn skal registreres i meldingssystemet for smittsomme sykdommer (MSIS).
Fordobling av CPE-insidens i Norge
I perioden 2015-21 ble 341 tilfeller av CPE påvist fra til sammen 332 pasienter (figur 1). Dette utgjør en økning i insidens fra 0,6 per 100 000 personer i 2015 til 1,1 i 2021, med et gjennomsnitt på 0,91 for perioden. Til sammenligning viste forrige studieperiode i 2007-14 en gjennomsnittlig insidens på 0,13 (2).
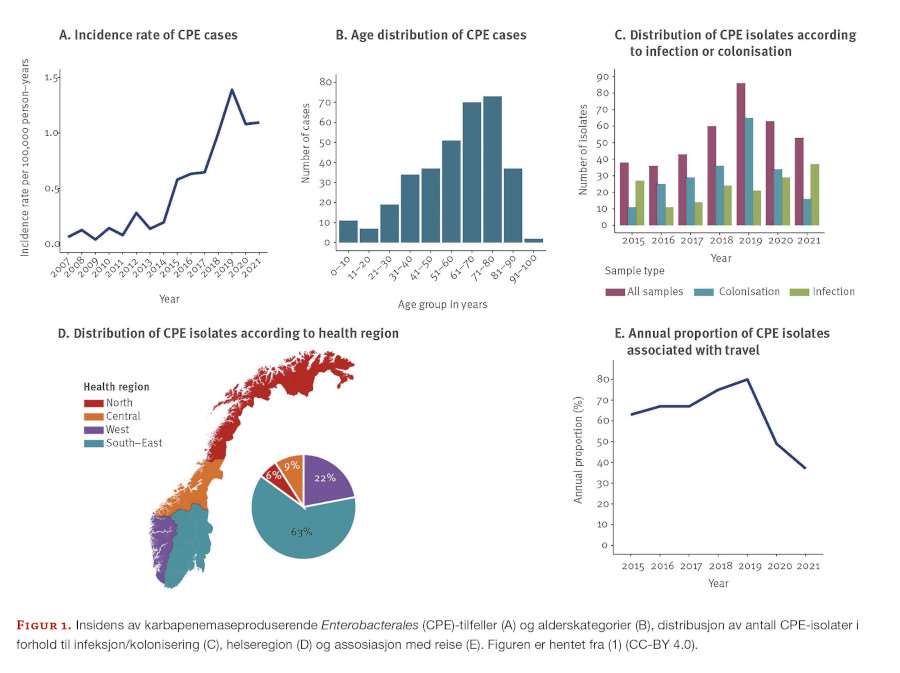
Pasientene var i alderen 0-98 år, med median alder 63 år. 54 % var menn. Det var flest tilfeller i aldersgruppene 61-70 år (21 %) og 71-80 år (21 %). Kliniske prøver utgjorde 38 % (24 % isolert fra urin, 2 % fra blod og 12 % fra øvrige prøvematerialer som sår, ekspektorat etc.), mens 58 % var screeningprøver. For de øvrige prøvene (4%) manglet informasjon. Majoriteten av pasientene var innlagt på sykehus da prøven ble tatt (73 %), mens 23 % av pasientene var polikliniske.
Forekomst av CPE er assosiert med import
Reise eller innleggelse på sykehus i utlandet var registrerte risikofaktorer i 63 % av CPE-tilfellene. Opphold i Spania, India, Pakistan, Thailand og Tyrkia representerte 56 % av import-tilfellene. Andel tilfeller av CPE med kjent utenlandsreise økte fra 2015 (63 %) til 2019 (80 %), men gikk ned under covid-19-pandemien til 49 % i 2020 og 37 % i 2021.
Escherichia coli og Klebsiella pneumoniae dominerer
E. coli (50 %) og K. pneumoniae (39 %) var de dominerende species og inkluderte multiresistente globale kloner med et økt potensiale for smittespredning (E. coli ST38, ST167, ST410, ST405 og ST648 samt K. pneumoniae ST147 og ST392). Øvrige Enterobacterales inkluderte Enterobacter spp., Citrobacter spp., Klebsiella oxytoca og Proteus mirabilis.
En høy andel av isolatene var multiresistente, og illustrerer behandlingsutfordringer forbundet med CPE. En høy resistensandel mot nye β-laktam-β-laktamase inhibitor-kombinasjoner som ceftazidim-avibaktam ble også observert. Kolistin var det eneste antibiotikum som viste en forekomst av resistens på under 10 % i materialet.
Variasjon i karbapenemasegener
Diversiteten av karbapenemasegener er en diagnostisk utfordring i forhold til overvåkning og spredning av CPE. I studieperioden var OXA-48-lik-variante (51 %) og NDM-varianter (34 %) de mest utbredte resistensgenene. Andre typer inkluderte KPC (6%), VIM (2 %) og IMI (1 %). Tjue isolater inneholdt dessuten ulike kombinasjoner av karbapenemaser.
Smittespredning i Norge
Det viktigste formålet med overvåkningen av CPE er å bidra til å begrense smittespredningen i Norge. Slektskapsanalyser av helgenomsekvenseringsdata viste to utbrudd og noen mindre tilfeller av videre smittespredning. Ett intraregionalutbrudd av OXA-244-produserende E. coli (ST38) i 2020 inkluderte 12 pasienter og tre sykehus i Helse Vest. Dette utbruddet er beskrevet nærmere i en egen studie (3). Det andre utbruddet (2021) var forårsaket av OXA-181-produserende K. pneumoniae (ST22) og ble påvist hos syv pasienter ved et sykehus i Helse Sør-Øst. Ved begge utbruddene var det ikke noen klar sammenheng med import. Mindre klynger av sannsynlig innenlands CPE-spredning i Norge var koblet til videre smittespredning etter import eller der importsmitte var uavklart.
Konklusjoner
Reise til utlandet, innleggelse på sykehus i utlandet samt import av suksessrike epidemiologiske kloner er viktige faktorer som bidrar til en nesten fordobling i insidens av CPE i perioden 2015-21 i Norge. Vi er helt avhengige av et sterkt smittevern, inkludert screening av risikopasienter, kombinert med god mikrobiologisk diagnostikk og molekylær overvåkning av CPE-epidemiologi for å kunne forebygge videre smittespredning og hindre etablering av CPE på norske sykehus. For en mer detaljert molekylær epidemiologisk oversikt henviser vi til rapport over forekomst av bakterier med spesielle resistensmønstre i Norge 2022 (4).

